Vastenproef
Versie 1, 9 juni 2022.
Commissie Functietesten
Indicaties
- Verdenking op endogene hyperinsulinemie
- Onbegrepen, spontane hypoglykemieën
Toepassingsgebied
- Volwassenen
Achtergrond
Tijdens vasten daalt bij gezonden de glucoseconcentratie, waarbij de insulineconcentratie tot zeer lage waarden daalt. Na 72 uur vasten daalt de veneuze plasma glucoseconcentratie bij gezonde mannen in de regel niet onder de 2.7 mmol/L, en bij gezonde vrouwen in de regel niet onder de 2.5 mmol/L. Bij patiënten met een insulinoom of ß-celhyperplasie daalt de glucoseconcentratie in het plasma na langdurig vasten tot lage waarden (< 2.5 mmol/L), terwijl de insulineconcentratie nauwelijks daalt en relatief te hoog blijft.
Een hypoglykemie gemeten met een point-of-care (POC) meting dient altijd bevestigd te worden met een glucose veneus afgenomen en bepaald met chemieanalyzer (NaF buis) of met bloedgasanalyzer.
Werkwijze
a. Contactgegevens van de uitvoerenden en verantwoordelijken
Artsen en verpleegkundigen die bekwaam zijn in de uitvoering van de test bij de patiënt.
b. (relatieve) Contra-indicaties
- Zwangerschap
- Glucose verlagende medicatie
- Angina pectoris
- Coronair lijden
- Epilepsie
- Onbehandeld hypocortisolisme
c. Bijwerkingen en mogelijke complicaties
- Epileptisch insult
- Bewustzijnsverlies
d. Voorbereidingen/voorzorgsmaatregelen
- Sluit hypocortisolisme biochemisch uit indien klinisch enige verdenking bestaat
- Men dient de patiënt voorafgaand aan de test een informatiefolder mee te geven met een korte uitleg over de functietest en mogelijke bijwerkingen.
- Duur: maximaal 72 uur.
- Zorg dat diverse benodigdheden aanwezig zijn (bv. steriel: venflon, driewegkraan, chloorhexidine in 70% alcohol, optreknaald, NaCl 0.9% om venflon na te spoelen, en onsteriel: micropore, deppertjes, prikhuls en adapter, 20 stolbuizen van 7 mL (insuline en C-peptide), 20 voorloperbuizen, 20 NaF buizen van 5 mL (glucose) of 20 bloedgasbuizen voor bloedgas, 1 EDTA buis van 5 mL op ijswater (ß-hydroxyboterzuur), urine potje
- Zorg dat POC glucose meter met bijbehorende glucosestrips en lancetten op de afdeling aanwezig is
- Zorg dat 50 mL Glucose 20% op de kamer aanwezig is
e. Uitvoering
- Instrueer de patiënt.
- Afhankelijk van de situatie, wordt de patiënt de dag voor de test opgenomen of de patiënt start thuis met vasten. Dit is ter overweging aan de aanvrager.
- Indien de patiënt thuis start met vasten, dan start de patiënt op de avond voor opname om 24:00 uur, en wordt de test de volgende dag om 8:00 uur voortgezet in het ziekenhuis.
Patiënt dient te noteren wanneer het vasten is gestart, en wat voor soort drank er thuis is ingenomen. - Op de dag van opname:
– Gewicht, lengte en medicatie wordt genoteerd.
– Alle niet essentiële medicatie wordt gestaakt.
– De verantwoordelijk arts wordt geïnformeerd over de opname en de test.
– Venflon met driewegkraan wordt ingebracht en er wordt geflushed met NaCl 0.9%. - De test (= het vasten) begint om 24:00 uur ’s nachts, t=0.
- Tijdens de test mag alleen thee (zonder suiker) of water gedronken worden.
- Patiënt is gedurende de test in de nabijheid van de kamer, en hoeft gedurende test geen bedrust te houden
- Patiënt dient voor iedere bloedafname op bed te liggen of in de stoel te zitten.
- Patiënt wordt eenmaal per uur door de verpleegkundige gecontroleerd op symptomen van hypoglykemie (zie hier onder).
- Zodra patiënt symptomen van hypoglykemie krijgt, wordt de verantwoordelijk arts gebeld, om de symptomen te objectiveren en te noteren in de medische status.
- De verantwoordelijk arts vermeldt patiënt bij de overdracht(en)
- Er wordt met de POC glucosemeter elke 4 uur een bloedglucose gemeten. De eerste POC meting is om 8:00 uur, t=8.
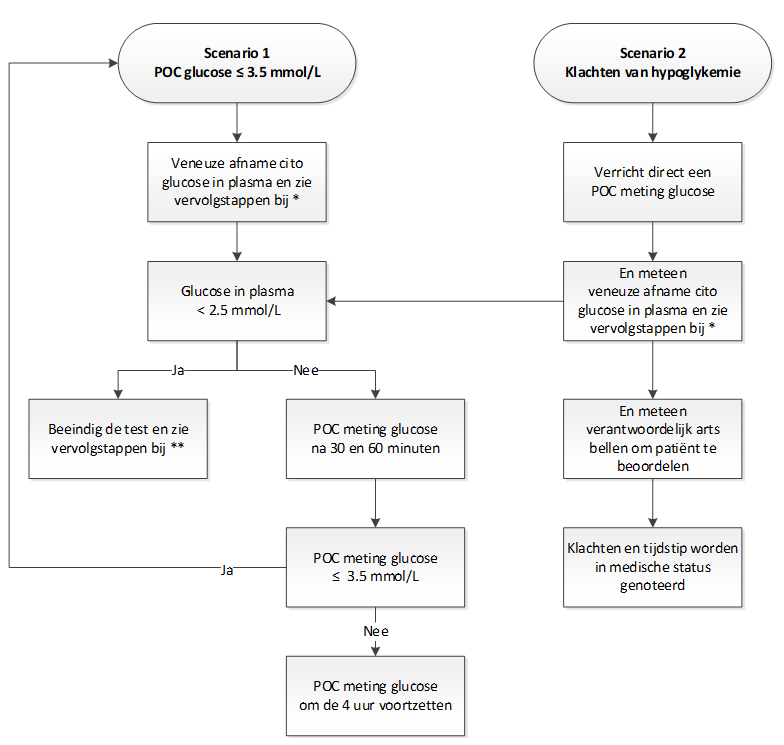
- Er zijn twee scenario’s die extra handelingen vereisen:
Symptomen van hypoglykemie
- Transpireren
- Trillen
- Hongergevoel
- Draaierigheid
- Afwezigheid
- Verwardheid
- Hartkloppingen
- Niet goed kunnen zien
- Concentratiestoornissen: traag praten, traag denken
- Verminderd bewustzijn tot wegraking
NB: onder symptomen van hypoglykemie worden niet alleen verschijnselen verstaan die door de patiënt zelf als zodanig worden herkend. Verwardheid, bewustzijnsverlies en insulten kunnen ook uithingen zijn van (ernstige) hypoglykemie. In het geval dat de patiënt dit zelf niet herkent, noemen we dit unawareness (of verminderde awareness).
De naaste omgeving herkent deze symptomen vaak wel.
Cito plasma glucose en vervolgstappen* (zie scenario’s)
- Veneuze bloedafname uit venflon voor cito glucose (NaF buis/bloedgas), insuline, C-peptide (stolbuis)
- Na de veneuze bloedafname venflon flushen met NaCl 0.9%
- Testtijden en kloktijden worden op de buizen en aanvraagformulier genoteerd
- Breng buizen en aanvraagformulier direct na afname naar het Klinisch Laboratorium
- Cito glucose wordt meteen bepaald en de uitslag wordt doorgebeld aan de verantwoordelijk arts
- Stolbuizen worden op laboratorium bewerkt en bewaard, en op indicatie achteraf i.o.m. aanvrager van de test worden insuline en C-peptide bepaald
- Neem plasma of portie urine af voor sulfonylureumderivaten
- Bij glucose in plasma < 2.5 mmol/L wordt verantwoordelijk arts gebeld om patiënt te beoordelen en bevindingen (wel/geen symptomen, welke symptomen) in de medische status te noteren en wordt de test beëindigd.
Voorwaarden om test te beëindigen
- Glucose in plasma < 2.5 mmol/L en/of
- Bij het optreden van acute calamiteit zoals gedaald bewustzijn/bewustzijnsverlies, epileptisch insult of angineuze klachten en/of
- Na 72 uur vasten
Vervolgstappen bij beëindigen van de test** (zie scenario’s)
- CHECK: de POC meting van glucose dient altijd bevestigd te worden met veneuze bepaling van glucose in plasma (NaF buis/bloedgas)
- CHECK: of de bloedafname voor bepaling van insuline, C-peptide (stolbuis) is verricht
- CHECK: of materiaal (urine/plasma) voor bepaling van sulfonylureumderivaten is afgenomen
- Bij calamiteit wordt, indien mogelijk, bloed afgenomen voor bepaling van insuline, C-peptide (stolbuis), glucose (NaF buis/bloedgas). Daarnaast wordt, op basis van het lokale protocol, urine verzameld of bloed afgenomen voor bepaling van sulfonylureumderivaten. De behandeling van calamiteit mag echter geen vertraging oplopen.
- Op indicatie/verzoek van de aanvrager wordt er bloed afgenomen voor ß-hydroxyboterzuur, proinsuline, insuline antistoffen en/of IGF-2. De laatste twee bepalingen hoeven niet tijdens de hypoglykemie worden afgenomen.
- In het geval van een symptomatische hypoglykemie:
– Geef glucose 20% 50 mL i.v.
– Noteer in de medische status het tijdstip dat de symptomen van hypoglykemie over zijn.
– Na 15 minuten wordt patiënt herbeoordeeld en wordt er POC meting bloedglucose verricht.
– Bij glucose > 3.5 mmol/L: verwijder venflon en plak af.
– Indien glucose ≤3.5 mmol/L en patiënt nog niet goed bij bewustzijn, herhaal glucose 20% 50 mL i.v. - In het geval van goed bewustzijn:
– Geef patiënt een broodmaaltijd
f. Bepalingsmethoden laboratorium
Let op! Bepalingsmethoden kunnen per laboratorium verschillen.
- Glucose
- Point-of-care (POC) meting van de glucose (capillair) is plasma gekalibreerd
- Glucose (NaF buis): chemieanalyzer
- Glucose uit capillair bloedgas: bloedgasanalyzerInsuline, C-peptide (stolbuis): immunoassay analyzer
- ß-hydroxyboterzuur, proinsuline, IGF2: bloedafname buis en analysemethode laboratorium afhankelijk)
- insuline antistoffen (stolbuis): analysemethode laboratorium afhankelijk
g. Referentiewaarden
(Zie h.)
h. Interpretatie
Let op! Afkapgrenzen en interpretatie zijn methode-afhankelijk. Overleg met uw endocrinoloog en/of laboratoriumspecialist klinische chemie voor de afkapgrenzen voor uw laboratorium en interpretatie van de test. Er dient gelet te worden op de eenheden en standaardisatieverschillen in de bepalingen van insuline en C-peptide.
Kenmerken van de trias van Whipple zijn: biochemische hypoglykemie (glucose < 2.5 mmol/L), symptomen van hypoglykemie, verdwijnen van deze symptomen na herstellen van euglykemie door inname van koolhydraten.
Positieve trias van Whipple:
Endogeen hyperinsulinemie (insulinoom; ß-celhyperplasie; post-gastric bypass; sulfonylureumderivaten; insuline antistoffen)
- Insuline ≥ 18 pmol/L of 3 mIU/L (1 mIU/L komt overeen met 6 pmol/L)
- Glucose (plasma) < 2.5 mmol/L
- C-peptide ≥ 0.2 nmol/L
Exogeen hyperinsulinemie:
- Insuline ≥ 18 pmol/L of 3 mU/L
- Glucose (plasma) < 2.5 mmol/L
- C-peptide < 0.2 nmol/L
Overleg met endocrinoloog en/of laboratoriumspecialist klinische chemie over het eventueel laten bepalen van proinsuline. Dit kan uit hetzelfde materiaal dat is afgenomen voor insuline en C-peptide (stolbuis). Indien de uitslag van de C-peptide is verhoogd: bepaal insuline antistoffen (hoeft niet per sé tijdens de vastenproef). Het is belangrijk om bij elke positieve trias van Whipple een hypoglykemie factitia uit te sluiten.
Bij negatieve trias van Whipple:
Insulinoom zeer onwaarschijnlijk.
In de differentiële diagnostiek dienen de volgende oorzaken van een hypoglykemie overwogen te worden: bijnierschorsinsufficiëntie, ernstige leverinsufficiëntie, insuline-behandeling, auto-antistoffen tegen insuline (receptor) of mesenchymale tumoren met mogelijk IGF-2 productie.
Onderstaand schema kan behulpzaam zijn bij de interpretatie van de uitslagen:
| Glucose
(mmol/L) |
Insuline
(pmol/L) |
C-peptide
(nmol/L) |
Proinsuline
(pmol/L) |
ß-hydroxy-boterzuur
(mmol/L) |
Orale bloed-glucose verlagende medicatie | Insuline antistoffen | Diagnostische interpretatie |
| < 2.5 | < 18 | < 0.2 | < 5 | > 2.7 | Nee | Negatief | Indien geen symptomen: Normaal |
| < 2.5 | < 18 | < 0.2 | < 5 | > 2.7 | Nee | Negatief | Indien wel symptomen: Niet-insuline gemedieerd |
| < 2.5 | >> 18* | < 0.2 | < 5 | ≤ 2.7 | Nee | Negatief | Exogeen insuline |
| < 2.5 | ≥ 18 | ≥ 0.2 | ≥ 5 | ≤ 2.7 | Nee | Negatief | Endogeen hyperinsulinemie** |
| < 2.5 | ≥ 18 | ≥ 0.2 | ≥ 5 | ≤ 2.7 | Ja | Negatief | Orale bloedglucose verlagende medicatie |
| < 2.5 | >> 18 | >> 0.2 | >> 5 | ≤ 2.7 | Nee | Positief | Insuline (receptor) antistoffen |
| < 2.5 | < 18 | < 0.2 | < 5 | ≤ 2.7 | Nee | Negatief | IGF-2 |
* assay afhankelijk
** Insulinoom, ß-celhyperplasie, post-gastric bypass.
i. Opmerkingen
Literatuur
- Service FJ. Hypoglycemic Disorders. NEJM 1995;332(17):1144-52.
- Cryer PE, et al. Evaluation and management of adult hypoglycemic disorders: an Endocrine Society Clinical Practice Guideline. J Clin Endocrinol Metab. 2009;94(3):709.
- Jensen RT, et al. ENETS Consensus Guidelines for the Management of Patients with Digestive Neuroendocrine Neoplasms: Functional Pancreatic Endocrine Tumor Syndromes. Neuroendocrinol 2012;95:98-119.
- Vinik AI. NANETS Consensus Guidelines for the Diagnosis of Neuroendocrine Tumor. Pancreas 2010;39(6):713-34.
- Kittah NE, et al. Pathogenesis and management of hypoglycemia. European Journal of Endocrinology 2017;177, R37-R47
- Van Bon A.C, N. Benhadi, Endert E., Fliers E., Wiersinga W.M. Evaluation of Endocrine Tests.D: the prolonged fasting test for insulinoma Neth J Med 2009;67:274-8.
- Dauben L. Comparison of the diagnostic accuracy of the current guidelines for detecting insulinoma. EJE 2019;180:381-6.
Ideeën of suggesties?
Heeft u naar aanleiding van deze informatie ideeën of suggesties dan verzoeken wij u contact op te nemen.